
-

����ͨ��
����ץס�����Ƽ�
����������
�Ե�̫�������ӻ����ķ��գ�
�����壺 �� �� С �� ʱ�䣺2022��03��14�� ��Դ����ҽѧ����
�༭�Ƽ���
���������о�������Ϊֹ��������ʱ��������յ����Ļ�����Ⱥ����������о���
����Ϊֹ���������������������Ե�̫����Ӱ�������������������ȵ���ˮƽ����������ʺڼ���ˮƽ�����й�
��˵������ʳΪ�졣ÿ�ͳ�ʲô�������Բ��ܽ���������ÿ�����ٵ����⡣
Ϊ�˻ش�������⣬��ѧ���ǽ����˴�����̽��������ʳ���ɷ��棬����С����Ⱥ�о��Ͷ����о����������ͳԵ�̫��������������������Ѫ�ܼ����ķ��յ�[1,2]��
Ȼ������Ȼȱ�����ģ�Ļ����˿ڵ��о�֤����֧����һ���ۡ�
��������Թ����ѧ��Frank AJL Scheer��Richa Saxena���ڵ��Ŷ�����������Ȼ��ʳ��Ⱥ�н�����һ������������顣
�о���������������ʱ�����ʺڼ���ˮƽ���������ʱ��3.5�����ͺ�Ѫ�����ߣ��ȵ���ˮƽ���͡�ͬʱ�����ָ���Ӱ�����ʺ����������MTNR1B G��λ����Я����Ⱥ���и�Ϊ���ԡ�
���о������������������Э���Ȩ����־�����������ϡ������о�������Ϊֹ��������ʱ��������յ����Ļ�����Ⱥ����������о���
�����о��������������еģ��о�������845��������18-70��֮�䡢û������ʷ�����ҩ��ʷ��ŷ���ˡ�
�ڽ��������У�ÿ�������߽���������ҹ��2Сʱ�ڷ���������������(OGTTs)��һ������ϰ����˯��ʱ��ǰ4Сʱ(�����Ͳ��ԣ�EE)��һ������ϰ����˯��ʱ��ǰ1Сʱ(���������飬LE)��
EE�����ڡ�450 lux�Ľ������������½��У�LE������0 ~ 25 lux�Ļ谵���������½��У�����������һ��Ϊϴ���ڣ�˳�������
��EE������ȣ�LE����Ѫ���ʺ���ˮƽ��3.5����
OGTTsʵ������ʾ��LE�����вͺ�Ѫ���������ߣ����������(AUC)��EE��������8.3%��
�������������ȷʵ���������������ͼ����ȵ��ط��ڡ�
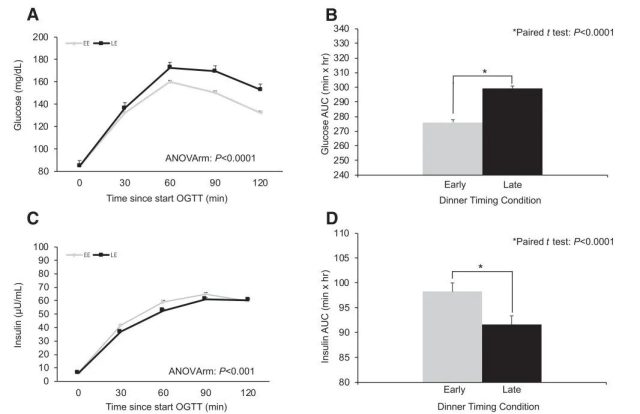
��ͬ����ʱ��ͺ�Ѫ�Ǻ��ȵ���ˮƽ�Ľ��
�ʺڼ����Ǵ����ɹ�����ڵ�һ�ּ��أ������ܵ����ƣ����ϻ�Ծ��
�ʺڼ��ؿ����������˯�������͵�����ҹ���ɵ�������������
ͬʱ���ʺ��ؿ������ڶ����ڷ������٣�������Ӧ�ļ��ط���[4]��
�ʺڼ��ص����ø��Ӷ������о���������Դ���ʺڼ���ˮƽ�����ӿ��ܵ�������������[5]��
����ҹ����Դ���ʺڼ���ˮƽ���ߣ����ͳԵ�̫�����ܻ�Ӱ����������������������ʺڼ����йء�
�ʺ�������1B����(Melatonin receptor 1B gene, MTNR1B)��һ����2��������صĻ�����������ҹ���ɣ������������Ǵ�л��Ҳ������Ҫ���ã�����Ϊ����ҹ���ɵ����������Ǵ�л֮���������
MTNR1B���������ֻ�����(CC��CG��GG)������G��λ�������Խ�࣬�ȵ�[7]�ʺ����������Խ�ߡ�
Ϊ�˽�һ��̽���ʺڼ��ء��ò�ʱ��������Ǵ�л֮��Ĺ�ϵ���о���Ա��������������ߵ�MTNR1B�����͡�
�о����֣���MTNR1B��������ֻ������У�G��λ����Խ��������������Ǵ�лԽ�
������ʺ�������ĸ߱������ȵ����ܣ����Ӳͺ�Ѫ�ǡ�

��ͬMTNR1B�����������ߵIJͺ�Ѫ�ǺͲͺ��ȵ���ˮƽ
�о��������������ʱ������ᵼ���ȵ��ط���ȱ�ݣ��Ӷ����²ͺ�Ѫ�����ߡ�
�����ȵ��ط��ڵ�ȱ�ݿ����������ʺڼ���ˮƽ���ߡ�ͬʱ��MTNR1B�����G��λ������2�����ķ��յ�λ����G��λ����϶�Ļ��߸��������ʳ̫�������ȵ����ܡ�
�����о��Ľ������Ԥ��2��������Ҫ���ر��Ƕ�����Щ˯ǰ��ʳ���ˣ�����ҹ��ˡ���ʱ�Ӧ����ʳʧ�����ˣ��Լ����������ʺ��ز�������ˡ�
��Щ���ڳԷ�ʱӦ����ʶ��DZ�ڵ������գ�����һ����Ⱥ��˵�������˯ǰ����Сʱ�ڱ����ʳ��
����:
1. Mattson MP, Allison DB, Fontana L, Harvie M, Longo VD, Malaisse WJ, Mosley M, Notterpek L, Ravussin E, Scheer FA, Seyfried TN, Varady KA, Panda S. Meal frequency and timing in health and disease. Proc Natl Acad Sci U S A. 2014 Nov 25;111(47):16647-53. doi: 10.1073/pnas.1413965111. Epub 2014 Nov 17. PMID: 25404320; PMCID: PMC4250148.
2. Mason IC, Qian J, Adler GK, Scheer FAJL. Impact of circadian disruption on glucose metabolism: implications for type 2 diabetes. Diabetologia. 2020 Mar;63(3):462-472. doi: 10.1007/s00125-019-05059-6. Epub 2020 Jan 8. PMID: 31915891; PMCID: PMC7002226.
3. Xie Z, Chen F, Li WA, Geng X, Li C, Meng X, Feng Y, Liu W, Yu F. A review of sleep disorders and melatonin. Neurol Res. 2017 Jun;39(6):559-565. doi: 10.1080/01616412.2017.1315864. Epub 2017 May 1. PMID: 28460563.
4. Luboshitzky R, Lavie P. Melatonin and sex hormone interrelationships�Ca review. J Pediatr Endocrinol Metab. 1999 May-Jun;12(3):355-62. doi: 10.1515/jpem.1999.12.3.355. PMID: 10821215.
5. Band��n C, Scheer FA, Luque AJ, ��vila-Gand��a V, Zamora S, Madrid JA, G��mez-Abell��n P, Garaulet M. Meal timing affects glucose tolerance, substrate oxidation and circadian-related variables: A randomized, crossover trial. Int J Obes (Lond). 2015 May;39(5):828-33. doi: 10.1038/ijo.2014.182. Epub 2014 Oct 14. PMID: 25311083.
6. Garaulet M, Lopez-Minguez J, Dashti HS, Vetter C, Hern��ndez-Mart��nez AM, P��rez-Ayala M, Baraza JC, Wang W, Florez JC, Scheer FAJL, Saxena R. Interplay of Dinner Timing and MTNR1B Type 2 Diabetes Risk Variant on Glucose Tolerance and Insulin Secretion: A Randomized Crossover Trial. Diabetes Care. 2022 Jan 10:dc211314. doi: 10.2337/dc21-1314. Epub ahead of print. PMID: 35015083.
7. Morris CJ, Yang JN, Garcia JI, Myers S, Bozzi I, Wang W, Buxton OM, Shea SA, Scheer FA. Endogenous circadian system and circadian misalignment impact glucose tolerance via separate mechanisms in humans. Proc Natl Acad Sci U S A. 2015 Apr 28;112(17):E2225-34. doi: 10.1073/pnas.1418955112. Epub 2015 Apr 13. PMID: 25870289; PMCID: PMC4418873.
 ����ͨ�Ź��ں�
����ͨ�Ź��ں�
֪����ҵ��Ƹ