
-

ЩњЮяЭЈЙйЮЂ
ХуФузЅзЁЩњУќПЦММ
ЬјЖЏЕФТіВЋ
ЬЧФђВЁКЯВЂДњаЛЯрЙижЌЗОИЮгыЮИГІЕРАЉжЂЗчЯеЕФШЋЙњадЖгСабаОП
ЁЖScientific ReportsЁЗЃКMetabolic and alcohol-related steatotic liver disease and gastrointestinal cancer risk in diabetes
ЁОзжЬхЃК Дѓ жа аЁ ЁП ЪБМфЃК2025Фъ10дТ25Ше РДдДЃКScientific Reports 3.9
БрМЭЦМіЃК
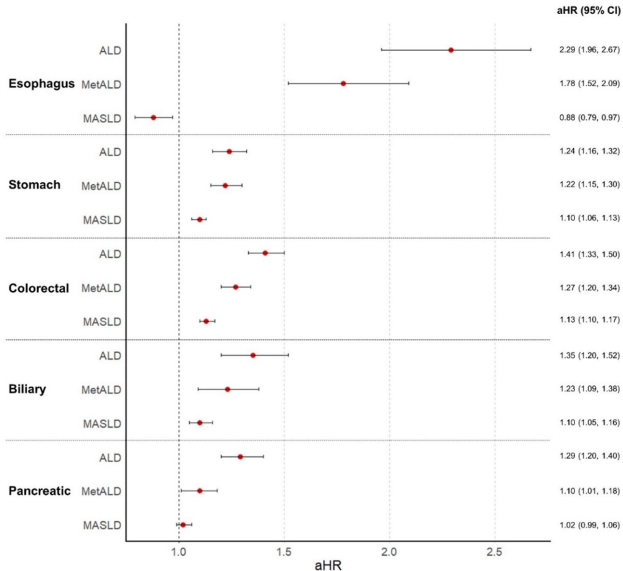
ЁЁЁЁБОПЏЭЦМіЃКЮЊУїШЗЬЧФђВЁЃЈDMЃЉШЫШКжаВЛЭЌбЧаЭжЌЗОИЮЃЈSLDЃЉгыЮИГІЕРЃЈGIЃЉАЉжЂЗчЯеЕФЙиЯЕЃЌбаОПШЫдБЛљгкКЋЙњЙњУёНЁПЕБЃЯеЗўЮёЃЈNHISЃЉЪ§ОнПтЃЌЖд2,616,828УћЬЧФђВЁЛМепПЊеЙСЫвЛЯюШЋЙњадЖгСабаОПЁЃНсЙћЯдЪОЃЌДњаЛЙІФмеЯАЯрЙижЌЗОИЮВЁЃЈMASLDЃЉЯджјдіМгЮИЁЂНсжБГІКЭЕЈЕРАЉжЂЗчЯеЃЈaHRЗжБ№ЮЊ1.10ЁЂ1.13ЁЂ1.10ЃЉЃЌЕЋНЕЕЭЪГЙмАЉЗчЯеЃЈaHR 0.88ЃЉЁЃжЌЗОИЮжИЪ§ЃЈFLIЃЉгыЮИГІЕРАЉжЂЗчЯеГЪе§ЯрЙиЃЌгШЦфдкЗЧ/ЧсЖШвћОЦепжаЯджјЁЃБОбаОПЪзДЮдкЬЧФђВЁШЫШКжаЯЕЭГВћУїMASLDаТЗжРргыЖрВПЮЛЮИГІЕРАЉжЂЕФЙиСЊЃЌЮЊИпЮЃШЫШКЕФАЉжЂЩИВщЬсЙЉживЊвРОнЁЃ

 ЩњЮяЭЈЮЂаХЙЋжкКХ
ЩњЮяЭЈЮЂаХЙЋжкКХ
жЊУћЦѓвЕеаЦИ
НёШеЖЏЬЌ | ШЫВХЪаГЁ | аТММЪѕзЈРИ | жаЙњПЦбЇШЫ | дЦеЙЬЈ | BioHot | дЦНВЬУжБВЅ | ЛсеЙжааФ | ЬиМлзЈРИ | ММЪѕПьбЖ | УтЗбЪдгУ
АцШЈЫљга ЩњЮяЭЈ
Copyright© eBiotrade.com, All Rights Reserved
СЊЯЕаХЯфЃК
дСICPБИ09063491КХ