
-

生物通官微
陪你抓住生命科技
跳动的脉搏
基线肿瘤负荷预测晚期非小细胞肺癌一线化疗免疫联合疗法疗效:两项III期随机对照试验的启示
【字体: 大 中 小 】 时间:2025年08月28日 来源:BMC Cancer 3.4
编辑推荐:
本研究针对晚期非小细胞肺癌(NSCLC)患者化疗免疫联合疗法(chemoimmunotherapy)疗效预测难题,通过分析ORIENT-11和ORIENT-12两项III期临床试验数据,首次证实基线肿瘤负荷(TB)是预测化疗免疫联合疗法生存获益的独立生物标志物。研究发现低TB患者PFS和OS显著延长,且与PD-L1表达状态无关,为临床精准治疗决策提供了重要依据。
肺癌治疗领域近年来迎来重大变革,免疫检查点抑制剂(ICI)的出现为晚期非小细胞肺癌(NSCLC)患者带来了新希望。然而令人困扰的是,尽管化疗免疫联合疗法(chemoimmunotherapy)已成为标准一线治疗方案,仍有相当比例患者响应不佳。临床医生面临的核心难题是:如何精准识别真正能从这种昂贵且可能伴随毒性的联合治疗中获益的患者群体?目前广泛使用的PD-L1表达水平预测指标存在明显局限性,亟需寻找更可靠的生物标志物。
肿瘤负荷(Tumor Burden, TB)这一直观的临床指标近年来引起研究者关注。前期研究表明,基线TB可能与免疫治疗单药疗效相关,但其在化疗免疫联合疗法中的预测价值尚不明确,特别是缺乏来自随机对照试验的确凿证据。更关键的是,TB究竟是一个单纯的预后因素,还是真正能预测治疗反应的标志物?这个问题必须通过包含单纯化疗对照组的严谨研究设计才能回答。
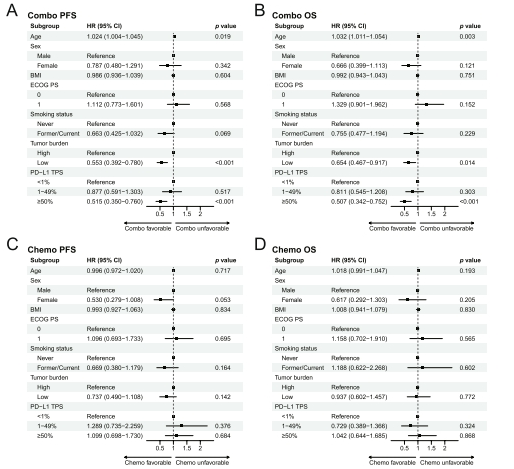
来自中山大学肿瘤防治中心的Yunpeng Yang、Li Zhang和Huaqiang Zhou团队在《BMC Cancer》发表的重要研究,基于ORIENT-11和ORIENT-12两项III期随机对照试验数据,系统评估了基线TB对化疗免疫联合疗法疗效的预测价值。研究团队采用RECIST 1.1标准测量靶病灶直径总和作为TB量化指标,通过最小p值法确定最佳截断值,将患者分为高TB和低TB组。主要分析ORIENT-11试验中397例非鳞状NSCLC患者数据,并在ORIENT-12试验的349例鳞状NSCLC患者中进行验证。采用Cox比例风险模型评估TB与生存结局的关系,并进一步分析TB与PD-L1表达的交互作用。
研究结果显示,在化疗免疫联合治疗组,低TB患者展现出显著更长的无进展生存期(PFS:11.60 vs. 7.20个月,HR=0.625)和总生存期(OS:28.77 vs. 20.10个月,HR=0.683)。

研究团队进一步将TB与PD-L1表达进行联合分析,发现高TB且PD-L1低表达患者生存期最短,从化疗免疫联合疗法中获益最小(PFS:5.53 vs. 5.07个月;OS:10.52 vs. 13.80个月)。
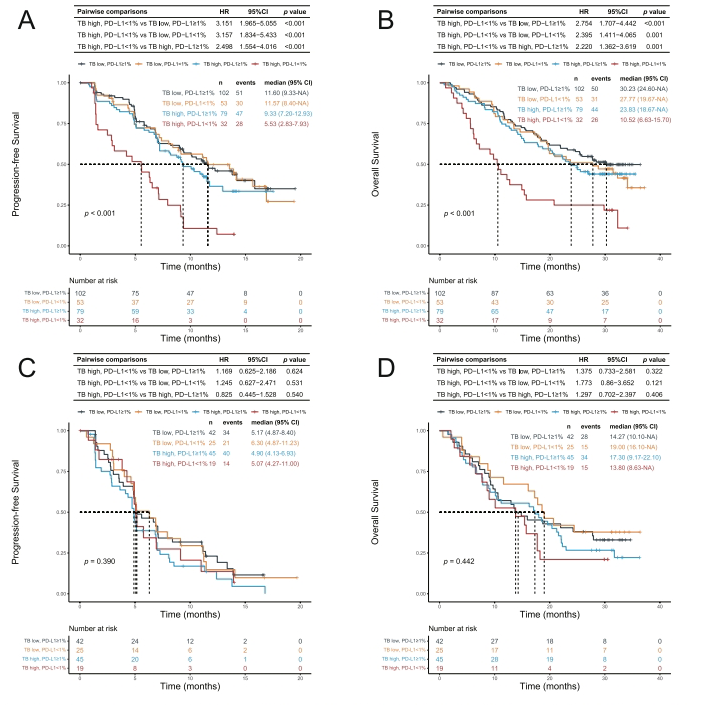
这项研究具有多重重要意义:首先,首次在随机对照试验框架下证实TB是化疗免疫联合疗法的预测性生物标志物,而非单纯的预后指标;其次,TB评估作为常规影像学检查的副产品,相比需要特殊检测的分子标志物更具临床实用性和经济性;最重要的是,研究识别出高TB且PD-L1低表达这一特殊亚群,这类患者可能更适合传统化疗而非昂贵的免疫联合方案,为精准医疗实践提供了重要依据。
研究也存在若干局限性:作为事后分析,结论需前瞻性研究验证;肿瘤突变负荷(TMB)与TB的关系未探讨;TB截断值的确定方法可能存在过拟合风险。尽管如此,这项研究为优化晚期NSCLC治疗策略提供了新思路,TB与PD-L1的联合评估有望成为临床决策的有力工具,同时也为未来临床试验设计提供了重要参考。
 生物通微信公众号
生物通微信公众号
知名企业招聘