
-

生物通官微
陪你抓住生命科技
跳动的脉搏
基于CFD分析揭示胎儿型后交通动脉增加分叉处动脉瘤的血流动力学应力
【字体: 大 中 小 】 时间:2025年09月21日 来源:Neuroradiology 2.6
编辑推荐:
本研究针对胎儿型后交通动脉(fPCOM)解剖变异导致动脉瘤治疗预后差的临床难题,通过计算流体动力学(CFD)技术模拟两种血流配置,发现fPCOM配置显著提高瘤内平均流速(vmean)、最大流速(vmax)、平均壁面剪切应力(AWSS)及颈口流入率(NIR)等参数,为个体化治疗策略选择提供血流动力学依据。
在神经介入领域,后交通动脉(PCOM)动脉瘤一直是临床治疗的难点。这类动脉瘤不仅占颅内动脉瘤的15-25%,更是蛛网膜下腔出血的重要诱因。虽然血管内弹簧圈栓塞术已成为首选治疗方案,但令人困扰的是,PCOM动脉瘤的复发率显著高于其他部位,约有三分之一患者在治疗后出现影像学上的再通现象。这种高复发率迫使临床医生需要持续关注患者的随访监测。
更复杂的是,约20%人群存在胎儿型后通信动脉(fPCOM)的解剖变异――这种变异下,PCOM管径增粗成为大脑后动脉的主要供血来源,从根本上改变了局部血流动力学环境。近年来的临床观察表明,fPCOM变异与动脉瘤切除术后不完全闭塞和复发风险增加密切相关,即使是新兴的血流导向装置(FD)治疗,在fPCOM配置中也表现出令人失望的效果,完全闭塞率低至44%,远低于成人型配置(aPCOM)的82%。这些现象暗示了fPCOM可能通过改变血流动力学特性影响动脉瘤的发展和治疗预后,但其具体机制尚未明确。
为此,研究团队开展了一项基于计算流体动力学(CFD)的深入研究,旨在系统比较fPCOM与aPCOM配置下分叉部动脉瘤的血流动力学差异。该研究近期发表在《Neuroradiology》杂志上,通过精确的血流模拟技术,揭示了解剖变异对动脉瘤血流环境的显著影响。
研究团队从2003-2023年间在马格德堡大学医院治疗的108例PCOM动脉瘤患者中,严格筛选出14例符合条件的分叉型动脉瘤病例。这些患者均接受了治疗前的三维数字减影血管造影(3D-DSA)检查,图像质量满足高保真血管模型重建的要求。基于血管解剖特征,患者被分为两组:5例呈现成人型PCOM(aPCOM)配置,9例为胎儿型PCOM(fPCOM)配置,fPCOM的定义标准为PCOM直径至少是大脑后动脉P1段直径的两倍。
研究人员使用MeVisLab软件进行初始三维表面模型分割,并通过Marching Cubes算法转换为三角化表面网格。随后在Blender软件中进行人工修饰,去除伪影和平滑表面,保留从ICA的C2段开始、PCOM和PCA直至P2段的血管树,同时保留了ACA和MCA的分叉结构。为保证计算准确性,流入和流出截面被挤出至相应血管直径的六倍。
血流模拟采用有限体积求解器StarCCM+,使用多面体单元进行空间离散化,并添加五层棱柱细胞解析近壁流动,总计算单元数在240-510万之间。应用来自Durka等人的平均时间依赖流入波形,并根据局部血管直径进行缩放。流出边界条件采用先进的内部流分离方法,基于血管形态学计算生理学合理的流出比率。通过系统调整PCOM流出比例,模拟了fPCOM(20-82 mL/min)和aPCOM(4-20 mL/min)两种血流条件,最终产生了28个模拟配置。
研究计算了七个关键血流动力学参数:平均壁面剪切应力(AWSS)、平均振荡剪切指数(OSImean)、瘤内平均流速(vmean)、最大流速(vmax)、颈口流入率(NIR)、搏动指数(PI)和流入集中指数(ICI)。动脉瘤颈曲线通过内部开发的自动化工具生成,实现了动脉瘤囊与载瘤动脉的精确分离,从而实现了参数计算的标准化和可重复性。
统计分析采用IBM SPSS软件,使用Mann-Whitney-U检验比较未配对的原始解剖队列,Wilcoxon符号秩检验比较配对的扩展队列,显著性水平设为α=0.05,并采用Holm-Bonferroni校正进行多重比较校正。
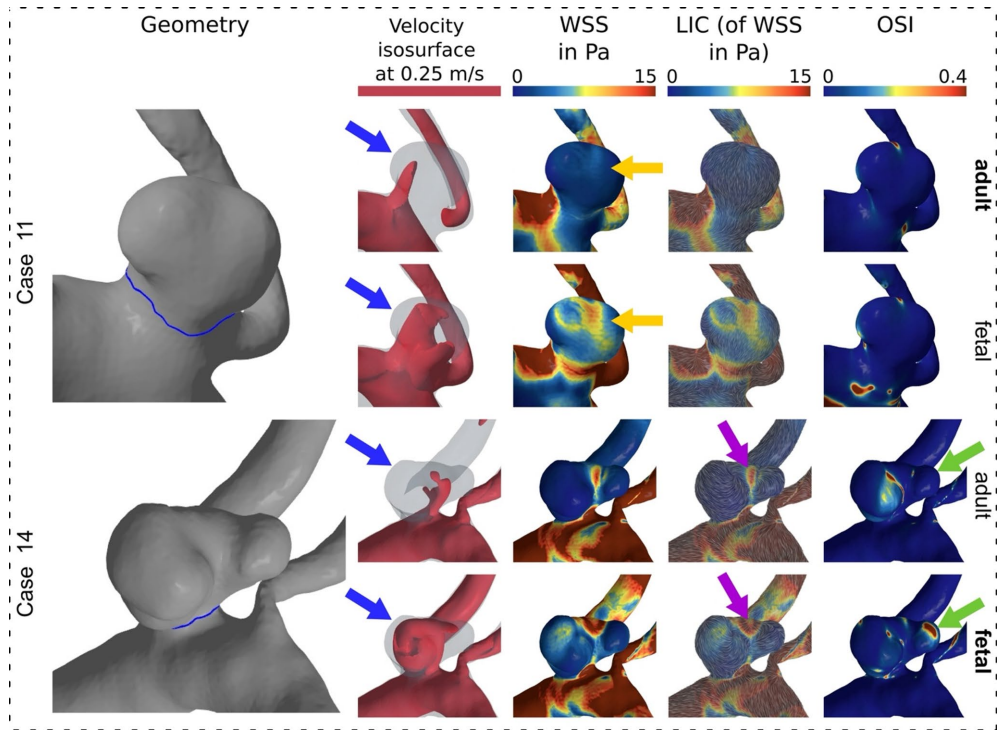
定性结果显示,fPCOM配置下,动脉瘤内流速超过0.25 m/s的区域比例更大,壁面剪切应力(WSS)在高速区域显著增加。案例11显示动脉瘤内WSS全局性强烈增加,而案例14则表现为动脉瘤穹顶中心区域的高幅度空间分布更加明显。WSS线积分卷积(WSS LIC)在胎儿型变体中显示出不同的模式,振荡剪切指数(OSI)在两种配置中也呈现不同的空间分布特征。
定量结果更加令人瞩目。在配对队列分析中,fPCOM配置显示出显著更高的血流动力学参数:平均流速(vmean)中位数0.09 vs. 0.06 m/s;最大流速(vmax)0.17 vs. 0.14 m/s;颈口流入率(NIR)40.9 vs. 22.4 mL/min;流入集中指数(ICI)0.56 vs. 0.40;平均壁面剪切应力(AWSS)1.67 vs. 1.27 Pa。相反,搏动指数(PI)在fPCOM中显著较低(1.73 vs. 1.89)。而平均振荡剪切指数(OSImean)则无显著差异。
| 参数 | fPCOM中位数 | aPCOM中位数 | p值 | 效应大小r |
|---|---|---|---|---|
| vmean(m/s) | 0.09 | 0.06 | 0.024 | 0.75 |
| vmax(m/s) | 0.17 | 0.14 | 0.024 | 0.68 |
| NIR(mL/min) | 40.9 | 22.4 | 0.014 | 0.81 |
| ICI(-) | 0.56 | 0.40 | 0.024 | 0.78 |
| PI(-) | 1.73 | 1.89 | 0.024 | -0.71 |
| AWSS(Pa) | 1.67 | 1.27 | 0.024 | 0.76 |
| OSImean(-) | 0.03 | 0.03 | 0.51 | -0.18 |

这些发现具有重要的临床意义。高壁面剪切应力和集中流入射流是许多部位动脉瘤生长和壁变性的已知刺激因素。fPCOM配置 effectively 在ICA-PCOM交界处产生了一个分叉动脉瘤,其承受的血流动力学应力比小型侧壁PCOM动脉瘤更高。多项研究已发现fPCOM解剖结构与动脉瘤发展和破裂风险之间存在显著关联。
从治疗角度看,fPCOM动脉瘤的血流动力学环境对治疗策略选择具有指导意义。弹簧圈栓塞术仍是许多病例的一线选择,但复发很常见,应预期到这一点。血流导向装置(FD)虽然是对困难动脉瘤有吸引力的微创解决方案,但在存在fPCOM的情况下效果显著降低。当面对fPCOM动脉瘤时,治疗团队应考虑辅助策略,如支架辅助弹簧圈、FD联合弹簧圈或显微外科夹闭术。
研究也指出了几个局限性。样本量较小(14例)限制了结果的统计显著性和普适性;回顾性分析可能存在选择偏倚;CFD方法只能简化表示生理条件;标准化流入条件忽略了个体差异;模型使用刚性血管壁,未包含搏动性壁运动的影响;胎儿和成人PCOM血流场景的建模是通过调整流出边界条件而非结合血管几何形态的修改实现的;流出变化的分类依赖于估计值,缺乏患者特异性血流测量数据作为验证的可靠基础。
总之,这项研究通过配对CFD分析证明,fPCOM配置呈现出更高的瘤内平均流速、最大流速、平均壁面剪切应力、颈口流入率和流入集中指数,以及更低的搏动指数。这些指标共同描绘了fPCOM与aPCOM亚型相比的高流量、集中射流、高剪切血流动力学环境,表明其可能存在独特的、亚型特异性的血流动力学风险特征。识别这种模式可能有助于风险分层、血管内治疗策略选择,降低PCOM动脉瘤护理中的复发率并改善随访计划。
该研究的发现为临床医生提供了重要的血流动力学见解,有助于理解fPCOM动脉瘤治疗挑战背后的机制,并为开发针对这一常见但具有挑战性的动脉瘤亚型的改进装置或技术提供了理论基础。未来研究应继续将高分辨率患者特异性CFD分析整合到治疗决策中,通过理解流动环境帮助预测哪些动脉瘤具有最高复发风险,从而指导个性化治疗方案的制定。
 生物通微信公众号
生物通微信公众号
知名企业招聘