
-

生物通官微
陪你抓住生命科技
跳动的脉搏
社区人群中左上肢收缩压差异升高与全因死亡风险显著相关:一项揭示血压不对称性临床意义的前瞻性队列研究
【字体: 大 中 小 】 时间:2025年09月23日 来源:Hypertension Research 4.6
编辑推荐:
【编辑推荐】为明确双臂收缩压差异(IASBPD)方向性对死亡风险的预测价值,研究团队针对8628名中国社区人群开展前瞻性队列分析。结果发现,IASBPD≥10 mmHg使全因死亡风险增加53%(HR=1.53),心血管死亡风险增加71%(HR=1.71),且左上肢收缩压更高(>10 mmHg)时风险显著提升59%(HR=1.59)。该研究首次揭示血压差异方向性具有重要预后意义,为心血管风险分层提供了新依据。
在心血管疾病防控领域,高血压始终是全球性的公共卫生挑战。尽管血压测量已成为临床常规检查,但实践中仍存在一个被长期忽视的细节――双臂血压测量。目前仅有约13%的临床医生会常规测量双侧血压,这种忽视可能错过了重要的心血管风险预测指标。双臂收缩压差异(inter-arm systolic blood pressure difference, IASBPD)作为一个简单易得的临床指标,其与死亡风险的关联虽已有百年研究历史,但关于其独立预后价值仍存在争议,特别是差异方向性(左臂较高还是右臂较高)是否具有不同临床意义尚不明确。
从解剖学角度看,左锁骨下动脉直接起源于主动脉弓,而右肱动脉通过头臂干间接与主动脉相连。这种差异使得左臂血压测量对主动脉近端病变(如动脉粥样硬化斑块负荷或血流动力学显著狭窄)更为敏感,可能更能反映系统性血管功能障碍。基于这一理论背景,研究人员假设左上肢收缩压优势(≥10 mmHg)相比右上肢差异与全因死亡和心血管死亡风险有更强关联。
为验证这一假设,研究团队在《Hypertension Research》发表了这项社区基础的前瞻性队列研究,旨在量化中国人群中方向性IASBPD与死亡风险的关系,并确定左臂收缩压优势是否比右臂差异具有增量预后价值。
研究采用了多项关键技术方法:从北京石景山区古城和苹果园社区招募8628名≥40岁居民组成社区队列;使用欧姆龙BP203RPE III动脉硬化检测装置同步测量四肢血压并计算IASBPD;通过国家死亡率监测系统和住院病案首页系统追踪终点事件(全因死亡和心血管死亡);采用Cox回归模型分析风险关联并调整多种混杂因素;应用广义相加模型探索非线性关系。
表1展示了按IASBPD四分组的研究对象基线特征。8628名参与者平均年龄56.58±8.97岁,女性占64.51%。其中380人(4.40%)有IASBPD≥10 mmHg(右臂较高),409人(4.74%)有IASBPD<-10 mmHg(左臂较高)。IASBPD水平较高的参与者年龄更大,BMI、收缩压(pSBP)、舒张压(pDBP)、甘油三酯(TGs)和空腹血糖(FBG)水平更高,高血压、降压治疗、糖尿病和降糖治疗的比例也更高。
在中位9.87年随访期间,共记录442例全因死亡(5.19%)和138例心血管死亡(1.62%)。与|IASBPD|<10 mmHg组相比,|IASBPD|≥10 mmHg组的全因死亡率(7.37% vs. 4.94%, P=0.002)和心血管死亡率(2.57% vs. 1.51%, P=0.018)显著更高。
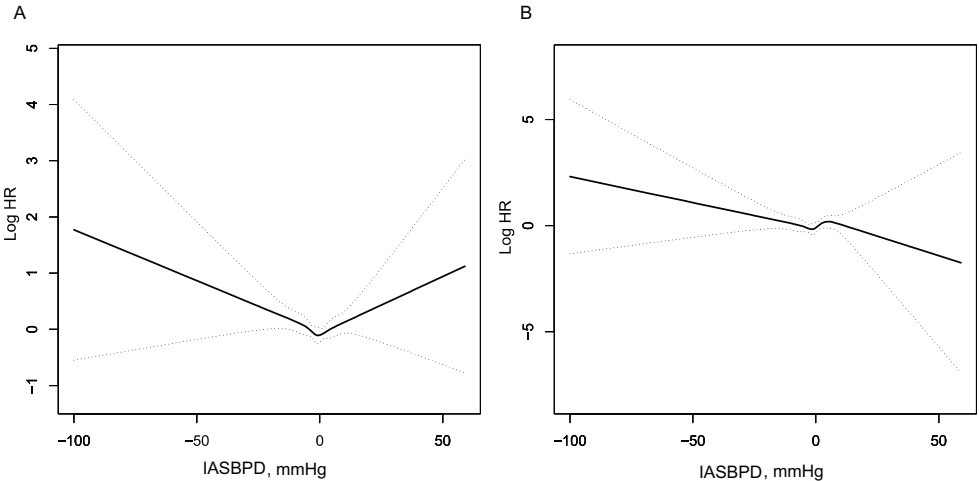
图1的平滑曲线显示了IASBPD与死亡率的关系。IASBPD与全因死亡率之间呈U型曲线,左臂主导的IASBPD幅度与死亡率风险呈单调上升趋势,而右臂差异则呈现平坦趋势(图1A)。IASBPD对心血管死亡率的影响趋势则为非线性(图2B)。
Ka
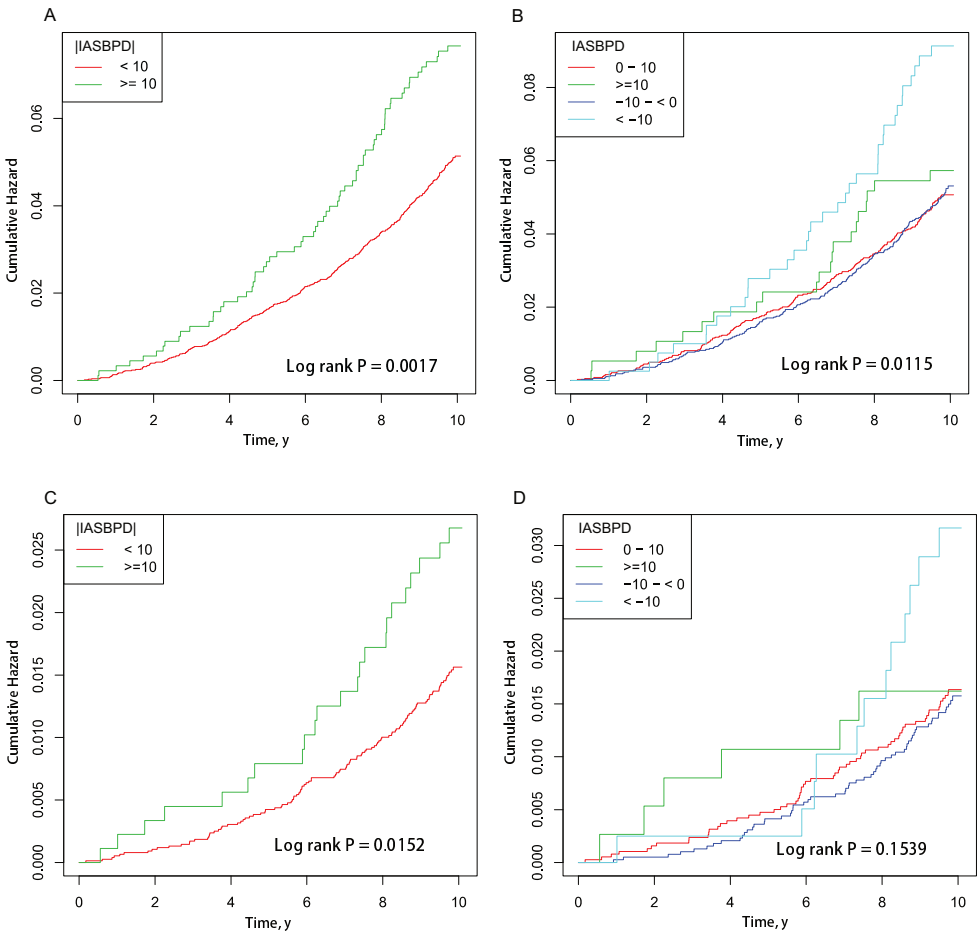
Kaplan-Meier曲线表明,|IASBPD|差异越大,全因死亡和心血管死亡的累积风险越高。Log-rank检验显示差异具有统计学意义(全因死亡率P=0.0017,心血管死亡率P=0.0152,图2A、C)。IASBPD差异越大,全因死亡累积风险越高,Log-rank检验显示有显著差异(P=0.0115,图2B)。但四组间心血管死亡率无显著差异(图2D)。
多变量Cox回归分析评估了IASBPD与全因死亡率的关联(表2)。调整协变量后,|IASBPD|每增加1 mmHg,全因死亡风险增加2%(调整后HR=1.02, 95% CI: 1.00-1.04, P=0.011)。与|IASBPD|<10 mmHg组相比,|IASBPD|≥10 mmHg组的全因死亡风险增加53%(调整后HR=1.53, 95% CI: 1.18-2.00, P=0.002),调整pSBP后关联仍然存在。
以0-10 mmHg组(右臂较高<10 mmHg)为参照,右臂较高≥10 mmHg组(调整后HR=1.17, 95% CI: 0.74-1.84, P=0.507)或-10-<0 mmHg组(左臂较高≤10 mmHg,调整后HR=0.90, 95% CI: 0.74-1.11, P=0.329)的全因死亡风险均无显著增加。然而,IASBPD<-10 mmHg组(左臂较高>10 mmHg)的全因死亡风险显著增加59%(调整后HR=1.59, 95% CI: 1.10-2.30, P=0.013)。调整pSBP后结果仍显著(调整后HR=1.56, 95% CI: 1.08-2.24, P=0.018)。
表3展示了IASBPD与心血管死亡率的关联。与|IASBPD|<10 mmHg组相比,|IASBPD|≥10 mmHg组的心血管死亡风险增加71%(调整后HR=1.71, 95% CI: 1.09-2.70, P=0.021),调整pSBP后关联仍然存在(调整后HR=1.59, 95% CI: 1.01-2.51, P=0.047)。调整协变量后,IASBPD<-10 mmHg组(左臂较高>10 mmHg)无显著增加,但趋势与全因死亡风险一致(HR=1.58, 95% CI: 0.84-2.97, P=0.155)。
亚组分析显示,在左臂收缩压(L-SBP)升高(≥140 mmHg)和正常(<140 mmHg)组中,|IASBPD|≥10 mmHg均独立预测全因死亡风险增加(交互作用P=0.737),表明IASBPD与死亡率的关联在不同血压层级中具有一致性。
本研究首次系统评估了方向性IASBPD与死亡风险的关系,发现左臂收缩压较高(>10 mmHg)与全因死亡率风险增加显著相关,这一关联独立于传统心血管危险因素和基线收缩压水平。
这种现象可从解剖学、血流动力学和病理生理学角度解释。研究中左臂收缩压略高于右臂,左臂IASBPD检出率也相应较高(4.74% vs. 4.40%)。从解剖学看,右肱动脉通过头臂干和右锁骨下动脉起源于主动脉,而左肱动脉通过左锁骨下动脉直接起源于主动脉弓。虽然这种结构通常在生理上导致右臂压力略高,但观察到的左臂收缩压升高暗示可能存在血管病理变化,特别是不对称动脉粥样硬化、血流动力学紊乱或锁骨下/近端血管功能障碍。
机制上,事后分析显示,与差异较小者相比,IASBPD≥10 mmHg的参与者臂-踝脉搏波速度(ba-PWV)显著更高(1747.14±441.23 vs. 1633.15±359.30 cm/s, P<0.001),表明不对称动脉硬化破坏了压力传播。ba-PWV的部分中介作用暗示共存机制:系统性动脉硬化 contributes to死亡率风险,而表现为IASBPD的局部血管病理(如锁骨下动脉粥样硬化)可能独立加剧结局。
右臂主导的收缩压升高与死亡率缺乏关联可能源于:首先,常规IASBPD阈值(≥10 mmHg)可能对检测右臂特异性血流动力学扰动缺乏敏感性;其次,右臂收缩压升高可能反映了对解剖变异(如异常锁骨下动脉起源)的代偿性血流动力学调整,而非动脉粥样硬化病理。
研究结果表明,在中国社区基础人群中,IASBPD升高与全因和心血管死亡风险显著相关,且这种关联独立于外周收缩压(pSBP)。更重要的是,左臂收缩压差异较高者与全因死亡风险的相关性更加显著。这为临床实践提供了重要启示:常规双侧血压测量不仅有助于检测锁骨下动脉狭窄等局部血管病变,更能为心血管风险分层提供有价值的信息。
该研究的局限性包括人群代表性、单次测量的准确性、事件数量限制以及无法排除锁骨下动脉狭窄患者的影响。未来需要更多样本的前瞻性研究来验证这些发现,并应结合先进血管成像技术来区分局部斑块负荷与系统性动脉退化。
总之,这项研究为IASBPD的临床意义提供了新的方向性见解,强调了双侧血压测量在心血管风险评估中的重要性,特别是左臂收缩压优势可能作为系统性血管疾病和死亡风险的敏感标志物。
 生物通微信公众号
生物通微信公众号
知名企业招聘