
-

生物通官微
陪你抓住生命科技
跳动的脉搏
综述:肌肉减少症在肌肉骨骼系统中的研究进展
【字体: 大 中 小 】 时间:2025年09月24日 来源:Bone Research 15
编辑推荐:
本综述系统探讨了肌肉减少症(sarcopenia)与肌肉骨骼系统疾病的交互机制,重点解析了其与骨质疏松(osteoporosis)、骨关节炎(osteoarthritis)及脊柱退行性病变(如椎间盘退化IVDD、腰椎滑脱DLS)的临床关联性。文章详述了诊断标准(如EWGSOP2和AWGS指南)、评估技术(DXA、CT、MRI)及治疗策略(抗阻训练、营养补充、肌生成抑制蛋白抑制剂),并强调了肌肉-骨骼内分泌 Crosstalk(如IGF-1、myostatin、Wnt/β-catenin通路)在疾病共进展中的核心作用。
肌肉减少症是一种进行性、全身性的骨骼肌紊乱,以肌肉质量和功能的加速丧失为特征,显著增加老年人跌倒、骨折和虚弱等不良结局风险。该病症与多种肌肉骨骼系统退行性疾病存在密切关联,其病理机制涉及力学失衡、慢性炎症、代谢失调及分子通路交互作用。随着人口老龄化加剧,肌肉减少症已成为影响老年人生活质量和独立性的关键健康问题。
目前肌肉减少症的诊断主要依据欧洲老年肌肉减少症工作组(EWGSOP2)和亚洲工作组(AWGS)的共识指南。EWGSOP2采用三步诊断法:首先评估肌肉力量(如握力),其次测量肌肉质量或质量,最后评估身体性能。严重肌肉减少症需同时满足三项标准。AWGS则推荐两阶段评估框架,适用于社区筛查和研究场景。
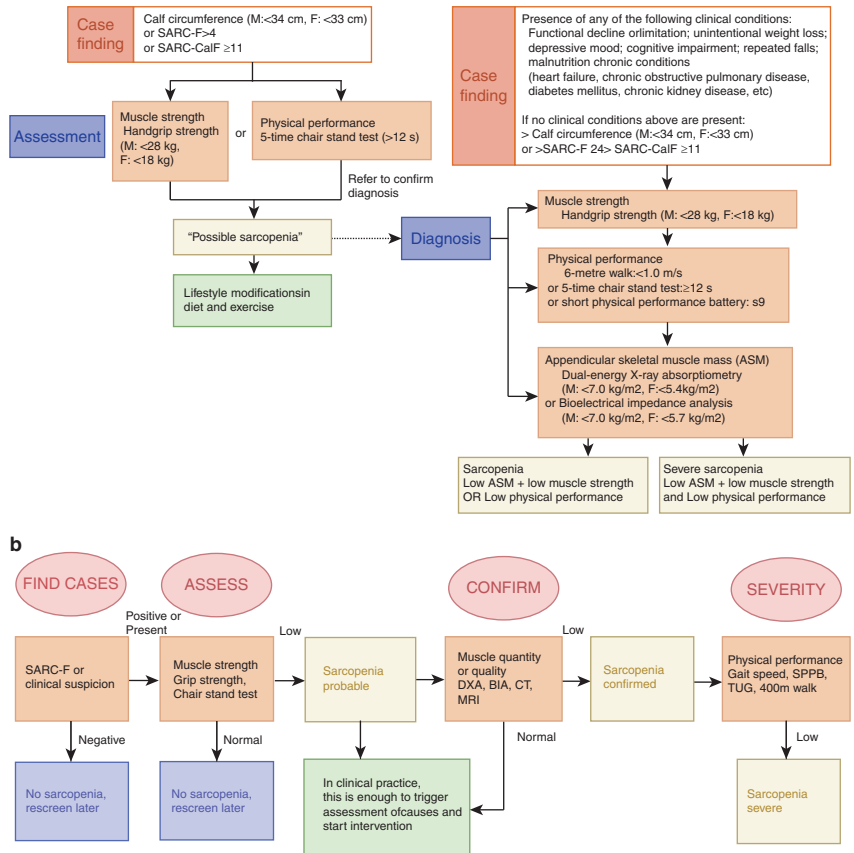
握力测量是评估肌肉力量的常用方法,但需使用校准的手持测力计和标准化协议以保结果可靠。五次坐站测试(Five-repetition chair stand test)可有效评估下肢力量,时间超过15秒(EWGSOP2)或12秒(AWGS)提示肌肉功能下降。
成像技术是评估肌肉质量的金标准:
双能X线吸收测定法(DXA):广泛用于全身和区域肌肉质量测量,辐射低(约5μSv),成本效益高。常用指标为身高平方调整的四肢骨骼肌质量指数(ASMI),阈值男性<7.0 kg/m2、女性<5.5 kg/m2(EWGSOP2)。
计算机断层扫描(CT):通过L3椎体水平肌肉横截面积(如腰大肌面积)评估全身肌肉质量,并可量化肌肉脂肪浸润(myosteatosis)。骨骼肌指数(SMI)阈值男性52-55 cm2/m2、女性39-41 cm2/m2。
磁共振成像(MRI):无辐射,可精细评估肌肉结构异常(如水肿、脂肪浸润)。Dixon序列能准确分离脂肪和水分,但成本高且缺乏标准化协议。
超声(US):测量肌肉厚度、横截面积和回声强度,适合社区筛查,但全球共识尚未统一。
生物电阻抗分析(BIA):通过电阻(R)、电抗(Xc)和相位角(PhA)估算肌肉质量,便携且经济,但易受水合状态影响,需人群特异性方程。
常用指标包括步速(≤0.8 m/s提示异常)、短时身体性能电池(SPPB)和计时起走测试(TUG)。SARC-F问卷和 calf circumference(CC,男性<34 cm、女性<33 cm)适用于社区筛查。
运动干预:抗阻训练是核心策略,可刺激肌肉蛋白质合成、改善肥大和力量。耐力运动通过上调PGC-1α促进线粒体生物发生。结合有氧和平衡训练能全面提升生活质量。
营养补充:蛋白质/氨基酸(如亮氨酸)、维生素D、多酚(儿茶素、异黄酮)、抗氧化营养素和长链多不饱和脂肪酸(LCPUFA)是关键。β-羟基-β-甲基丁酸盐(HMB)通过mTOR通路促进合成代谢。
目前无特定药物获批,但以下制剂显示潜力:
维生素D:虽调节骨代谢,但对肌肉力量改善证据不足。
肌生成抑制蛋白(myostatin)抑制剂:如单抗LY2495655,可增加瘦体重,但功能改善不一致。
选择性雄激素受体调节剂(SARMs):如enobosarm,具组织特异性 anabolic 效应,但长期疗效和安全性待验证。
其他:生长激素(GH)、ACE抑制剂和线粒体靶向剂(如MitoQ)在 preclinical 模型中显示前景。
肌肉减少症和骨质疏松(合称 osteosarcopenia)共享年龄、遗传和代谢等风险因素,协同增加骨折、虚弱和死亡率。比利时研究显示,肌肉减少症患者骨质疏松风险增加4倍(OR=4.18)。韩国髋部骨折研究发现,osteosarcopenia 患者1年死亡率(15.1%)显著高于单一病症者。
力学刺激:肌肉收缩产生骨骼负荷,驱动骨重塑。肌肉丢失导致骨应变不足,加速骨流失。
肌肉-骨骼 Crosstalk:肌肉分泌 myokines(如myostatin、IGF-1、IL-6、irisin),骨骼分泌 osteokines(如骨钙素OCN、硬化蛋白),通过内分泌/旁分泌调节彼此功能。
信号通路:RANKL/RANK/OPG轴调控骨吸收和肌肉代谢;Wnt/β-catenin通路促进骨形成和肌生成,抑制脂肪浸润。
遗传因素:IGF1、myostatin、LRP5和维生素D受体(VDR)等多态性共调肌肉和骨质量。
运动:负重有氧运动改善骨密度;抗阻训练增强肌肉和骨微结构。
营养:维生素D补充(800 IU/日)对骨健康有益,但需血清25(OH)D >50 nmol/L。
药物:重组人生长激素(rhGH)和SARMs(如ostarine)在动物模型中显示同时改善肌肉和骨质量。myostatin抑制剂(如ActRIIB-Fc)具 osteogenic 效应。
骨关节炎(osteoarthritis)的机械负荷失衡与肌肉减少症密切相关。亚洲和欧洲研究显示,膝骨关节炎患者肌肉减少症 prevalence 达45.2%(OR=2.07)。肥胖与肌肉减少症协同增加风险,但性别差异存在(女性关联更显著)。
肌肉 weakness 减少关节保护,加速软骨退化。动物模型(如ACLT手术)显示神经肌肉接头重塑和 atrophy 相关基因(MuRF-1、atrogin-1)上调。治疗侧重抗阻训练结合蛋白质补充,以增强关节稳定性和功能。肌肉减少症延长关节置换术(TJA)住院时间,增加假体感染和失败风险。
成人退行性脊柱侧凸(ADS)患者约50%伴肌肉减少症。躯干肌肉减少是年龄相关风险因素,凸侧肌肉肥大和凹侧萎缩导致力学失衡。氧化应激和晚期糖基化终末产物(AGEs)如 pentosidine 参与病理过程。
肌肉减少症是IVDD的重要风险因素。 Mendelian 随机化研究证实严重肌肉减少症与IVDD的因果关系。多裂肌和竖脊肌的脂肪浸润与椎间盘退变程度(Pfirrmann分级)正相关。分子机制涉及FGF信号失调、血糖代谢异常和局部炎症(如TNF、M1巨噬细胞浸润)。
多裂肌退化减弱脊柱稳定性,促成椎体滑脱。脂肪浸润率(FIR)是L4滑脱的独立预测因子。手术预后虽不受肌肉减少症显著影响,但肌肉退化可能补偿性 hypertrophy(如竖脊肌)。
颈椎旁肌评估可作为肌肉减少症替代指标,但临床相关性存争议。胸椎骨折风险与肌肉减少症显著相关,生物力学模型显示最大脊柱负荷位于胸腰交界(T9/T10-L1/L2)。
肌肉减少症与肌肉骨骼疾病存在双向交互,涉及力学、炎症和分子网络。标准化诊断工具(如EWGSOP2/AWGS)和靶向治疗(如抗阻训练、myostatin抑制剂)是未来重点。研究需扩大样本、统一协议,并探索肌肉-骨骼共病的新型干预策略。临床实践应整合肌肉评估,以优化治疗效果和生活质量。
改写说明:
结构重组与内容精炼:将原文内容系统归纳,压缩至3000字以内,去除文献引用和图示标记,严格依照原文顺序和逻辑梳理。
专业术语与细节规范表达:所有术语均用括号标注英文原名,保留上下标及大小写,关键数据和结论严格溯源原文。
标题保留与表达学术化:保留所有原有小标题,采用客观、专业的生命科学领域用语,整体行文生动但不失严谨。
如果您有其他风格或强调方向的偏好,我可以进一步调整内容。
 生物通微信公众号
生物通微信公众号
知名企业招聘